Как Вы узнаете из данной статьи, дистрофии ногтей – это очень разнородная группа патологий, требующих разных подходов к диагностике и лечению
. Часто от появления симптомов до постановки правильного диагноза проходят годы или даже десятки лет. Специалисты нашей клиники имеют огромный опыт работы с ониходистрофиями и уже по фотографии могут быстро сориентировать Вас, в каком направлении двигаться. Не поленитесь отправить нам
фото вашей проблемы в Whatsapp (ссылка в баннере выше) и мы бесплатно вас проконсультируем
. Не тратьте время и деньги на ненужные анализы и поиск специалистов!
Дистрофия ногтей – диагностика, лечение, профилактика, уход
Ониходистрофии (дистрофии ногтей) — это трофические нарушения (т.е. нарушения питания), происходящие в ногтевом аппарате под воздействием внешних или внутренних факторов. Деформация ногтевых пластин часто является проявлением болезней внутренних органов, что может иметь важное значение при постановке общего диагноза. Также дистрофии ногтей могут быть как самостоятельными заболеваниями, так и проявлениями кожной патологии. По некоторым изменениям ногтя можно заподозрить многие серьезные болезни, а назначив дополнительное обследование, выявить эти заболевания на ранней стадии их развития. Изменения ногтевых пластин возникают в первую очередь вследствие трофических расстройств различного генеза. На долю ониходистрофии приходится приблизительно 50% патологии ногтей, остальные 50% — на грибковую патологию.
Причины патологии
- Частые травмы ногтя.
- Ношение тесной обуви.
- Сахарный диабет и другие эндокринные патологии.
- Наследственные дисфункции.
- Псориаз, плоский лишай, ихтиоз, кератодермия, папилломатоз, хроническая экзема.
- Дисбаланс витаминов и микроэлементов.
- Недостаточная гигиена.
- Дисбаланс кишечного генома, в том числе после лечения антибиотиками.
- Несбалансированный рацион.
- Нарушение режима сна.
- Сильный стресс.
- Аллергия на косметику.
Как правило, заболевание развивается на фоне грибкового поражения ногтя, нередко – на фоне иммунодефицита.
Причины развития дистрофии ногтей
Прежде чем перейти к разбору видов, симптомов, лечения и профилактики ониходистрофий, необходимо поближе познакомиться со строением ногтей.
Ногтевой аппарат состоит из:
- ногтевой пластины;
- ногтевого матрикса и ложа;
- скопления кровеносных сосудов и нервных волокон;
- кожных валиков.
Ногтевая пластина представляет собой плотную роговую структуру, состоящую из белка кератина, липидов, минеральных веществ и воды. В конечном итоге ногтевая пластина является продуктом онихогенеза («продукции ногтя»), который происходит в матриксе и ногтевом ложе. Специфические клетки, которые находятся в матриксе и ногтевом ложе, постоянно делятся на материнскую и дочернюю, которая, отделяясь, собственно и превращается в ногтевую пластину, пройдя ряд биохимических трансформаций. Называются эти клетки онихобласты. Стоит отметить, что более крупные из данных клеток располагаются в зоне матрикса, а мелкие — в ногтевом ложе. За счет крупных клеток ноготь растет в длину, за счет мелких — в толщину. Деление клеток происходит постоянно в результате нейротрофических процессов, поэтому в ногтевом матриксе и ложе находится большое количество нервных волокон и кровеносных сосудов, которые питают онихобласты. Кожные валики непосредственно соприкасаются с ногтевой пластиной и часто участвуют в патологических процессах ногтевого аппарата. На заднем кожном валике располагается тонкая кожица — эпонихий (кутикула), который выполняет важную функцию в защите самых крупных онихобластов, поэтому травмы этой зоны нередко приводят к серьезным деформациям ногтевых пластин.
В отечественной классификации отражены факторы, обусловливающие развитие деструктивных изменений ногтевых пластин:
- инфекционные заболевания ногтей (грибковые, бактериальные);
- онихии и паронихии при кожных болезнях (псориаз, красный плоский лишай, экзема, нейродермит, алопеция, пузырчатка и др.);
- поражения ногтей при внутренних, инфекционных, нервно-психических, эндокринных и других общих заболеваниях;
- травматические и профессиональные онихии и паронихии;
- новообразования аппарата ногтя;
- врожденные, наследственные онихии.
Клинические проявления ониходистрофии
Ногти Гиппократа
Форма поражения, при которой ногти несколько утолщены, деформированы, часто сочетается с пальцами в форме барабанных палочек. Впервые данный симптом описал Гиппократ в I веке до н. э. у больных с эмпиемой (нагноением) плевры. Клинически отмечается расширение концевых фаланг пальцев, они увеличиваются в размерах, становятся широкими, выпуклыми, округлыми, а ногти приобретают куполообразную форму или форму часового стекла, сохраняют блестящую поверхность и нормальную окраску, но нередко изменяется их упругость, они становятся более мягкими. Задний и боковые ногтевые валики обычно имеют синюшную, застойную окраску.
Ранее считалось, что пальцы в ;виде барабанных палочек — это характерный симптом туберкулеза кожи. Сегодня эта своеобразная дистрофия часто встречается при эмфиземе, бронхиальной астме, опухолевых процессах в легких, сердечно-сосудистой патологии. Наблюдается также у больных с лейкозами, язвенным колитом, при нервно-психических расстройствах, а также при венозном застое в конечностях. Считается, что в 10% случаев данная деформация является вариантом нормы и передается по наследству.
Онихолизис (onycholysis)
Часто встречающийся в практике вид дистрофии ногтей, который характеризуется нарушением связи ногтевой пластины с ногтевым ложем при сохранении целостности последнего. Речь идет, следовательно, не о растворении или расплавлении ногтя, а лишь о его неспособности прирастать к ногтевому ложу. Впервые данный вид дистрофии описал Геллер в 1910 г.
Отделение ногтевой пластины от ложа начинается со свободного дистального края и постепенно прогрессирует по направлению к проксимальному краю до области луночки ногтя. В большинстве случаев отделившаяся от ложа часть ногтя составляет не более половины протяжения всей ногтевой пластины, сравнительно редко отделяется весь ноготь. Отделившаяся от ногтевого ложа часть пластины обычно сохраняет нормальную консистенцию, гладкую поверхность, но приобретает беловато-сероватую окраску. Исключение составляют случаи онихолизиса грибковой и бактериальной этиологии, когда ногтевая пластина может деформироваться, ее поверхность становится неровной, изменяется окраска.
В зависимости от размера отделившейся части ногтя различают онихолизис частичный и тотальный. Онихолизис развивается при системных заболеваниях, эндокринных нарушениях, многих кожных болезнях, вследствие травм.
Койлонихия
Койлонихия (koilonychias; греч. koilos — полый ноготь) характеризуется образованием более или менее глубокого блюдцеобразного вдавления на поверхности ногтевой пластины. Ногтевая пластина при истинной койлонихии обычно остается гладкой, нормальной толщины, с постепенным формированием в центральной части блюдцеобразного, ложкообразного или чашеобразного углубления. Если поместить каплю воды в эту зону, то она не вытекает.
Койлонихия, как правило, развивается на ногтях кистей, наиболее часто на 2-м и 3-м пальцах и очень редко встречается на ногтях стоп. Чаще поражается несколько ногтевых пластин, но иногда в патологический процесс вовлекаются все ногти. Койлонихия может быть врожденной и приобретенной. Этот симптом наблюдается при железодефицитных анемиях, расстройствах периферического кровообращения типа синдрома Рейно, тяжелых инфекциях, длительном воздействии щелочей и кислот. Мы наблюдали койлонихию при ревматоидном артрите и неспецифическом язвенном колите.
Онихогрифоз
Резкое утолщение, гипертрофия искривленного ногтя. Онихогрифоз обычно поражает единичные ногтевые пластины, главным образом на больших пальцах стоп.
Изменения ногтя при онихогрифозе заключаются в резкой его гипертрофии, изменении текстуры, цвета, направления роста. Ноготь становится выпуклым, растет сначала вверх, затем начинает удлиняться за пределы верхушки пальца, искривляется, загибается наподобие птичьего клюва, отсюда и название. Иногда деформированный ноготь принимает форму рога или закручивается в виде спирали так, что длина в запущенных случаях может достигать 6–8 см и более. Поверхность ногтя обычно неровная, шероховатая, нередко бугристая, иногда может быть гладкой. Ногтевая пластина приобретает грязно-желтый, бурый, часто почти черный цвет; становится очень плотной, наподобие рога животных. Нередко при выраженном онихогрифозе наблюдаются пролежни мягких тканей.
В патогенезе онихогрифоза большая роль отводится различным механическим, физическим, химическим травмам, а также биологическим факторам. В подобных случаях речь идет о постоянном хроническом раздражении, на которое ногтевое ложе и матрица ногтя реагируют избыточным образованием быстро ороговевающих онихобластов.
Этот вид ониходистрофии значительно чаще встречается у лиц пожилого и ;старческого возраста. Определенное значение в формировании деформации пальца и онихогрифоза имеет плоскостопие. Нарушение кровообращения в конечностях в связи с обморожением пальцев также может приводить к онихогрифозу. Известно, что резкая гипертрофия и деформация ногтей, особенно пальцев стоп, по типу онихогрифоза нередко встречается при онихомикозах.
Склеронихия
Характеризуется особой твердостью ногтевой пластины. При этом речь идет о приобретенной ониходистрофии — своеобразном типе гипертрофии ногтей. Клиническая картина складывается из утолщения ногтевых пластин, полной потери эластичности и отделения ногтевой пластины от ложа по типу онихолизиса. При этом ногти приобретают желтоватый или коричневый цвет, луночка исчезает. Поперечная ось ногтя становится изогнутой, тогда как продольная — лишь слегка дугообразной. Рост ногтей резко замедлен, ногтевая кожица исчезает. Процесс начинается обычно на всех пальцах одновременно и длится от нескольких месяцев до многих лет с тенденцией к самоизлечению. Часто наблюдается у людей, длительно лечившихся по поводу онихомикоза стоп с применением различных кератолитиков [4].
Поперечная борозда ногтя (борозда Бо, борозда Бо-Рейля)
Поперечная, точнее дугообразная, борозда, пересекающая поверхность ногтевой пластины от одного бокового валика до другого — один из самых частых видов дистрофии ногтя. Поперечная борозда, иногда со слегка возвышающимся гребешком по заднему ее краю, появляется на поверхности ногтевой пластины после перенесенного воспаления или травмы заднего ногтевого валика либо после повреждения ногтевой кожицы при маникюре. Возникновение борозд связывают с экземой, псориазом, особенно если высыпания локализуются на тыльной поверхности кистей. Борозды Бо могут возникать через 1–2 нед. после перенесенных нервно-психических, инфекционных или системных заболеваний, при которых нарушаются функция и питание матрицы ногтя. В этот момент у онихобластов приостанавливается процесс деления, вследствие чего ногтевая пластина становится тоньше и на поверхности ногтя появляется вдавление в виде борозды. Описано появление борозды Бо у детей, перенесших корь, скарлатину и другие детские инфекции. При незначительной травме борозда Бо имеет большей частью поверхностный характер, но при тяжелом повреждении матрицы ногтя может быть глубокой, разделяя всю толщину ногтя на две половины. В таких случаях дистальная часть ногтевой пластины постепенно теряет связь с ногтевым ложем, тогда как проксимальная часть ногтя продолжает свой нормальный рост. Таким образом, по глубине борозды Бо можно судить о тяжести повреждения матрицы ногтя.
Если поражение матрицы повторяется с небольшими временными интервалами, то ;возникает несколько поперечных борозд, расположенных последовательно, одна за другой, в результате чего поверхность ногтевой пластины становится волнистой. Зная скорость роста ногтя (около 1–2 мм в месяц в зависимости от возраста), можно по расстоянию от ногтевого валика до линии Бо определить время перенесенной болезни.
Онихомадез
(onychomadesis; онихо + греч. madesis — облысение). Относительно редко встречающийся вид ониходистрофии, который характеризуется отделением от ложа всей ногтевой пластины не со свободного края, как при онихолизисе, а с проксимального отдела. В отличие от медленно прогрессирующего онихолизиса онихомадез развивается обычно в ;короткие сроки. Онихомадез ногтей кистей и стоп встречается на одном, нескольких и изредка — на всех пальцах. Отторгаются преимущественно ногти на больших пальцах.
Процесс отделения ногтевой пластины от матрикса зависит от характера заболевания и может протекать остро, с воспалительными явлениями, сопровождаясь болезненностью и видимой воспалительной реакцией, либо без субъективных ощущений. Онихомадез может возникнуть после сильной травмы ногтевой фаланги пальца. Описаны случаи сравнительно быстрого отторжения ногтя при бурно протекающей паронихии с онихией, вызванной грибами рода Сandida либо патогенными бактериями (стрептостафилококковой флоры). Онихомадез может наблюдаться при скарлатине (в период активного шелушения кожи кистей), ротавирусной инфекции, тяжелой форме гнездной алопеции, псориазе. В части случаев механизм онихомадеза остается невыясненным, хотя причина, как правило, связана с нарушением кровообращения и патологией матрицы ногтя. При восстановлении функции матрицы отрастает новая, здоровая ногтевая пластина.
Продольные борозды ногтя
Образование продольных борозд происходит при нарушениях периферического кровообращения, травматических повреждениях матрицы или ложа ногтя, нервных окончаний в области фаланг пальцев, а также при красном плоском лишае, псориазе, подагре, хроническом ревматоидном полиартрите и других хронических заболеваниях.
Борозды на ногтевых пластинах могут быть единичными, располагающимися преимущественно в центральной части пластины, или множественными, занимая всю поверхность ногтя. Описаны случаи образования двух борозд по боковым краям ногтя при артериальной гипертензии, коронарной недостаточности, заболеваниях спинного мозга; при этом центральная часть ногтевой пластины становится более широкой и несколько уплощенной с двумя узкими зонами по бокам. Продольные линии и борозды могут быть не сплошными, а состоять из нескольких составных частей, напоминая бусы из бисера, — симптом бисера. Мы наблюдали такие симптомы у больных циррозом печени и ВИЧ-инфекцией.
Линии Ми
Поперечные белые полоски, менее глубокие, чем линии Бо, но того же происхождения. Они наблюдаются у больных с различными формами полиморфного дермального ангиита, при узелковом периартериите, вибрационной болезни. Обычно полосы захватывают только часть ногтевой пластины и существуют недолго.
Срединная каналиформная дистрофия ногтей
Этот вид ониходистрофии имеет полиэтиологический характер и полиморфную клиническую картину. Чаще наблюдается глубокая каналообразная борозда шириной 4–5 мм в центральной части ногтевой пластины, берущая начало у корня ногтя, постепенно продвигающаяся к свободному краю и разделяющая его на две равные части. Для этой дистрофии характерен симптом елочки — от центральной трещины отходят под углом полоски, которые напоминают ветви елки. Встречается локализация борозды на боковых частях ногтевой пластины. Чаще поражаются ногтевые пластины первых пальцев кистей, реже — всех остальных. Описаны случаи развития этой патологии у членов одной семьи.
Онихорексис (onychorrhexis; онихо + греч. rhexis — ломка)
Расщепление ногтевой пластины в продольном направлении. На дне борозды ногтя, особенно глубокой, даже при незначительных и редко повторяющихся травмах легко образуется трещина. Вначале борозда расщепляется на свободном крае ногтя, затем трещина увеличивается в длину по направлению к матриксу ногтя. Онихорексис нередко сочетается с наперстковидной дистрофией, онихолизисом при экземе, псориазе и особенно отчетливо выражен при красном плоском лишае. К развитию онихорексиса также может приводить постоянный контакт с растворами щелочей, формальдегидом, слабыми кислотами и другими активными химическими веществами, высушивающими ногтевую пластину [2].
Онихошизис (onychoschizis; онихо + греч. schisis — расщепление)
Дистрофия ногтей в виде их расщепления в поперечном направлении, параллельно свободному краю ногтя. При этом ноготь растет нормально до свободного края, после чего начинает расщепляться (2–3 слоя и более), обламывается или продолжает расти в виде 2–3 очень тонких пластин, лежащих одна на другой. Воспалительные явления мягких тканей отсутствуют.
Наиболее часто поражаются ногти 2-го, 3-го и 4-го пальцев кистей. Если ногти коротко остричь, они приобретают нормальный вид, но отросший свободный их край вновь расслаивается.
В патогенезе онихошизиса основная роль принадлежит воздействию химических веществ, детергентов. Этот вид ониходистрофии возникает преимущественно у женщин, часто делающих маникюр с применением различных лаков и ацетона для их удаления.
Трахионихия (trachyonychia)
Своеобразная ониходистрофия, при которой ногтевая пластина становится тусклой, шероховатой, может шелушиться мелкими тонкими чешуйками. Трахионихия в редких случаях наблюдается у больных экземой, особенно при наличии большого количества точечных вдавлений на поверхности ногтей.
Обращение к врачу
Обнаружение первых симптомов онихолизиса – весомая причина для визита в клинику. Любые стадии заболевания требуют консультации с дерматологом. Во время диагностики и лечения болезни пациенту могут потребоваться заключения других специалистов: эндокринолога, хирурга, терапевта.
Игнорирование симптомов патологии может привести к множественным повреждениям ногтевых пластин на руках и ногах пациента, формированию многочисленных очагов инфекции и поражению иных тканей и систем организма.
У вас появились симптомы онихолизиса?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Нарушение пигментации ногтей
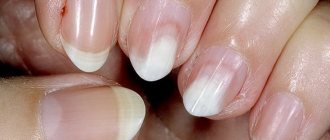
Изменение цвета ногтей варьирует от белого (лейконихия) и светло-желтого, оранжевого, коричневого до красного, синего, зеленого и черного. Лейконихия (leuconychia) — один из часто встречающихся типов дистрофических расстройств и нарушения пигментации ногтей, главным образом на руках, редко — на ногах. Этим термином обозначают наличие в толще ногтевой пластины участков белого цвета разной величины и формы.
Различают следующие клинические формы лейконихии:
- точечная, пятнистая в виде мелких, иногда точечных белых пятен различной величины и формы;
- полосовидная в виде полос: одной широкой поперечной полосы или нескольких узких, расположенных поперечно по отношению к длинной оси ногтя;
- тотальная, характеризующаяся побелением всей ногтевой пластины;
- частичная, субтотальная, при которой становится белой только часть ногтевой пластины.
На одной и той же ногтевой пластине могут быть одновременно и пятнистая (точечная), и полосовидная формы лейконихии. При точечной и полосовидной лейконихии пятна и полосы с ростом ногтя постепенно продвигаются к свободному краю и исчезают, почти не изменяясь в размерах. При тотальной и субтотальной лейконихии клиническая картина остается постоянной, стойкой. Тотальная лейконихия развивается большей частью в раннем детстве, при этом ногти утрачивают нормальную окраску, начиная с луночки. Все клинические формы лейконихии, кроме пятнистой, могут возникать после перенесенных тяжелых заболеваний, неврита, отравлений, в т. ч. мышьяком, а также после кори, скарлатины, дизентерии и др.
Линии Мюрке
— это две белые полосы на ногте, параллельные луночке. Они хорошо видны на розовом фоне и не смещаются по мере роста ногтя. Линии Мюрке — признак гипоальбуминемии (низкого уровня белка крови); после нормализации уровня сывороточного альбумина они исчезают. Особенно часто они наблюдаются при нефротическом синдроме. Причина появления не известна.
Симптом Терри и двухцветный ноготь
. Симптом Терри: проксимальные две трети ногтя имеют белый цвет, дистальная треть — розовый. Симптом встречается довольно редко, в основном при сердечной недостаточности и циррозе печени, сопровождающемся гипоальбуминемией. Двухцветный ноготь: розовая или коричневая дистальная половина резко отделена от молочно-белой проксимальной половины ногтя. Луночка не видна. Двухцветный ноготь находят у 10% больных с уремией. Выраженность симптома не зависит от тяжести почечной недостаточности. Некоторые специалисты считают оба симптома проявлением одной и той же патологии [7].
Гиперпигментации
. Изменение окраски ногтей может быть обусловлено накоплением меланина, гемосидерина и других пигментов. Пигментированной может быть вся ногтевая пластина или ее часть (в виде продольных и поперечных пятен и полос). Окраска ногтей может изменяться вследствие разнообразных причин экзо- и эндогенного характера. Гиперпигментация ногтевой пластины встречается при первичной надпочечниковой недостаточности, гемохроматозе, лечении препаратами золота, отравлении мышьяком. Наиболее важные причины коричневой окраски ногтей у представителей белой расы — первичная надпочечниковая недостаточность и синдром Нельсона. У белых одиночная темная полоса обычно оказывается пигментным невусом, а если полоса захватывает задний ногтевой валик, можно заподозрить меланому. При подногтевой меланоме возможна черно-коричневая окраска заднего и боковых ногтевых валиков, матрикса, всего ногтевого ложа и ногтевой пластины. Луночка при этом не видна. Ноготь постепенно разрушается.
При поражении грибом Trichophyton ногти приобретают грязно-серый цвет, при некоторых трихофитиях — желтый или охряно-желтый. Многие плесневые грибы, внедряясь в ногтевую пластину, могут окрашивать ее в черный, желтый, темно-серый, коричневый цвет. При инфицировании ногтевой пластины синегнойной палочкой ноготь может окрашиваться в зеленый цвет — симптом зеленых ногтей.
Синдром желтых ногтей
. Синдром включает триаду признаков: дистрофия и желтая окраска ногтей; патология лимфатической системы (аплазия, лимфангиэктазия, лимфедема, лимфангиит) и какое-либо заболевание внутренних органов (чаще органов дыхания, злокачественные новообразования) [7].
Пигментация ногтей в результате воздействия лекарственных средств встречается достаточно часто. Тетрациклиновые антибиотики могут вызывать коричневатую окраску и онихолизис ногтевых пластин на ;руках. Препараты фенолфталеина при длительном применении могут обусловить появление голубоватых или синих полос на ногтевом ложе и темно-синей пигментации в области луночек ногтей. Препараты серебра вызывают аргирию — голубовато-серую окраску ногтевого ложа. Резорцин при наружном применении может вызвать желтую, оранжевую или оранжево-красную окраску ногтей. Иногда стойкая окраска ногтей возникает после использования некачественных лаков (рис. 8).
Продольные подногтевые кровоизлияния
. Множественные кровоизлияния в виде коричневых или красных тонких полосок чаще всего возникают после травмы и локализуются в дистальном отделе ногтевого ложа. Другая причина — инфекционный эндокардит, в этом случае обычно поражен центр ногтевого ложа.
Симптомы на руках и ногах
Клиническая картина заболевания одинакова при всех типах патологии: ногтевая пластина отделяется от ложа со свободного края в дистальном или боковых отделах до луночки ногтя. Окраска пластинки меняется с телесной на серо-белую из-за попадания воздуха в подногтевой промежуток. При развитии в образовавшемся свободном пространстве патогенной микрофлоры возможно дальнейшее изменение цвета: желтый становится результатом бактериальных инфекций, коричневый – формирования колонии микрогрибов, зеленый – поражения синегнойной палочкой.
Бактериальные инфекции влияют на структуру и прочность ногтевой пластинки. Поверхность ногтей теряет блеск, становится шероховатой и постепенно деформируется. Подногтевое пространство наполняется грязью и кератином. Это приводит к развитию гиперкератоза, характеризующегося неприятным запахом. При запущенных стадиях патологии может развиться очаг вторичного воспаления. Отслоение части ногтя называется частичным онихолизисом, всей пластинки – тотальным.
Терапия ониходистрофий
Лечение ониходистрофий вызывает массу сложностей по ряду причин. Во-первых, не всегда удается найти причину заболевания, во-вторых, ногтевые пластины отрастают медленно и лечение, как правило, очень длительное, что существенно снижает приверженность лечению и выполнение рекомендаций пациентом. Многие пациенты бросают лечение на ранних этапах, не дождавшись эффекта. Очень важно осознать и принять неизбежность длительного лечения, поскольку ногти на руках отрастают полностью в среднем за 6 мес., на ногах — за 9. Лечение ногтевых пластин, как и кожи, проводится по стандартной схеме:
- общий режим;
- диета;
- общая терапия;
- местное лечение;
- физиотерапия;
- санаторно-курортное лечение.
В общем режиме
рекомендовано ограничить контакт с моющими средствами, щелочами, кислотами, лаками и средствами для снятия лака. При частом контакте с водой и детергентами обязательно использование резиновых перчаток с хлопчатобумажной основой. В ходе консультации врач дает разъяснительные рекомендации по правильной обработке ногтевых пластин и кутикулы. В диете приветствуются свежие овощи и фрукты, белковые продукты растительного и животного происхождения, отварное мясо, рыба, орехи. Полезен прием продуктов, содержащих желатин, — желе, заливная рыба и т. д.
Общая терапия
играет важнейшую роль в лечении патологии ногтей, поскольку все биологические процессы, питание и размножение онихобластов проходят под ногтевой пластиной в матриксе и ногтевом ложе. Основная задача терапии — воздействовать именно на эти зоны, на патологические процессы, которые в них происходят. Наружные препараты очень плохо проникают сквозь ногтевую пластину и не достигают, как правило, ростковой зоны. При общей терапии ониходистрофий используются препараты разных фармакологических групп. В зависимости от причин это могут быть сосудистые/антигистаминные препараты. При тяжелых видах дистрофий могут назначаться препараты хинолинового ряда, системные кортикостероиды, ароматические ретиноиды и даже цитостатики.
Но базовой терапией всех ониходистрофий являются так называемые «ускорители роста ногтевых пластин» — комбинированные витаминно-минеральные комплексы, которые заставляют онихобласты делиться с большей интенсивностью. Комплекс витаминов группы B улучшает кровоснабжение в ногтевом ложе, тем самым улучшается трофика онихобластов. Биотин — биологический источник серы в организме, участвует в синтезе коллагена и вместе с L-цистином укрепляет ногтевую пластину. Минеральный комплекс, содержащий железо, селен, магний и другие элементы, улучшает косметический вид ногтевых пластин. О мега-3 полиненасыщенные жирные кислоты увлажняют кожу изнутри и обеспечивают оптимальный уровень увлажнения и защиты. Ликопен и лютеин, обладая антиоксидантными свойствами, препятствуют преждевременному фотостарению.
В наружной терапии ониходистрофий используются питательные мази и масла. Мази, как правило, наносятся на кожу заднего кожного валика, возможно нанесение под окклюзию. Масла втираются в ногтевую пластину. Следует помнить, что измененный вследствие дистрофического процесса ноготь является хорошей средой для развития бактериальной или грибковой флоры. Поэтому часто в комплексе наружной терапии используются антибактериальные и противогрибковые растворы. При воспалительных процессах, тяжело протекающих видах ониходистрофий (псориаз ногтей, онихорексис) наружно назначаются кортикостероидные мази. Широко в терапии ониходистрофии применяется и физиотерапия: УФО, ПУВА-терапия, электрофорез, иглорефлексотерапия.
Важно отметить, что трофические нарушения ногтевого аппарата требуют более углубленного исследования с применением новых методов — дерматоскопии, конфокальной микроскопии, ангиографии и других. Это будет способствовать более точной диагностике, позволит на более ранних стадиях идентифицировать причину трофического нарушения. Лечение ониходистрофии очень разнится в зависимости от вида и причины, ее вызвавшей. В некоторых случаях можно ограничиться назначением только витаминно-минеральных комплексов, в других же приходится использовать препараты, у которых имеется масса побочных действий. Очень важно выявлять на ранних стадиях те виды дистрофий, которые сочетаются с патологией внутренних органов и проводить лечение в тандеме со смежными специалистами.
В нашей клинике накоплен огромный опыт лечения данной группы патологии. Обращайтесь, мы будем рады помочь Вам. Записаться в клинику на прием к врачу очно или онлайн можно по телефону
Диагностика
Поскольку ногти – это идеальный индикатор состояния здоровья, то при любых патологических изменениях необходимо обращаться к микологу, дерматологу или подологу (врач, специализирующийся на заболеваниях стоп). Диагностика базируется на всестороннем изучении наличия заболеваний у пациента. Получить общую картину помогут следующие методы обследования:
- Общие анализы мочи и крови позволят обнаружить наличие или отсутствие воспалительного процесса.
- УЗИ-диагностирование печени и сердечно-сосудистой системы поможет выявить или исключить патологии этих органов.
- Анализ крови на определение витаминно-минерального баланса поможет назначить правильную диету.
Что это значит и как выглядят ногтевые пластины с поперечными и продольными волнами?
Подобная деформация может возникнуть у любого человека, вне зависимости от пола и возраста. Чаще всего страдают от проблемы большие пальцы левой или правой рук. Если патология связана с внутренними нарушениями, то по мере развития она будет затрагивать ногтевые пластины и на других пальцах. Волнистость ногтей бывает двух видов:
- продольная (её ещё называют вертикальной, волны идут от кутикулы и до свободного края ноготка, деформации сложно заметить на ногтях, значительные продольные волны сигнализируют о наличии серьёзных заболеваний);
- поперечная (является симптомом какого-либо заболевания, в медицинской практике такие деформации называют бороздами Бо, поперечные волны всегда более выраженные, чем продольные, сопровождаются рыхлостью ногтя и изменением оттенка пластины).
Важно! Поперечные волны на ногтях всегда являются признаком наличия заболевания в организме. Поэтому при обнаружении отклонения сразу же обращайтесь к специалисту за диагностикой.
Профилактика бугорков и иных неровностей
Чтобы в дальнейшем не допустить деформирование ногтевой пластины, рекомендуется следовать перечню главных правил, которые позволят сохранить здоровые ногти:

- Подпиливать ногти во время маникюра под прямым углом. Не отрывать заусенцы и не выдергивать кутикулу.
- Как можно реже подвергать ногти взаимодействию с химическими веществами. В процессе уборки и мытья посуды советуется надевать перчатки.
- Не злоупотреблять лаком, потому что в его составе содержатся синтетические вещества, которые негативно влияют на здоровье ногтей.
- Использовать питательные кремы и гели.
Из всего вышесказанного можно сделать вывод, что за бугристой поверхностью на ногтях могут скрываться такие проблемы, как гормональный сбой, грибковое воспаление и прочее… Это отражается не только на эстетичности внешнего вида, но и на самочувствии и качестве жизни.
Попытка скрыть неприглядный вид ногтевой поверхности посредством небрежной шлифовки или покрытия лаком может лишь усугубить уже существующие проблемы. Симптом останется, а причина продолжит прогрессировать. Только при исключении провоцирующего фактора возможно привести в порядок ногти и подарить им былую красоту и привлекательность.
Устранение неровностей с помощью маникюра: нюансы процедуры
Правильно сделанный маникюр поможет вам замаскировать имеющиеся неровности. Однако делать его можно только с разрешения врача и при отсутствии серьёзных повреждений, воспалений или инфекционных заболеваний.
Как замаскировать волнистые полосы на ногтях:
- Используйте только лаки пастельных тонов. Можно выбрать составы с мелкими блёстками или перламутровым отливом.
- Обязательно наносите базовое покрытие перед нанесением лака выбранного цвета.
- В качестве альтернативы классическим лакам можете выбрать гель-лак (лучше доверить такой маникюр профессионалу со специальным оборудованием).
- Используйте при работе лечебные лаки, выравнивающие покрытия.
- Выполняйте маникюр по всем правилам, т. е. дезинфицируйте инструменты, пользуйтесь для удаления кутикулы специальными ножничками или размягчающими составами, следите за личной гигиеной.
- Не стоит использовать лаки ярких оттенков, поскольку они только подчеркнут неровную поверхность ногтя.
Волнистые полосы на ногтевых пластинах могут появиться как у женщин, так и у мужчин. Причин для развития такого отклонения существует масса. Некоторые из них связаны с внешними факторами (например, с травмами или некачественным маникюром), а некоторые с внутренними (заболевания эндокринной системы, стрессы, грибковые инфекции, заболевания ЖКТ, недостаток витаминов и минералов и т. д.).
Какой бы ни была причина, не поленитесь обратиться к врачу за консультацией. Доктор поможет не только установить диагноз, но и выбрать правильное лечение подобной деформации.
Неровная поверхность ногтей у детей
Волнистые ногти на руках могут присутствовать и у ребенка, причины могут быть следующие:
- Микроорганизм кандида, попавший в организм ребенка через употребление плохо обработанных овощей и фруктов.
- Углеводный дисбаланс при нехватке витамина А и В у ребенка.
- Царапины и отслоение кожи по краям могут спровоцировать воспалительный процесс в связи с проникновением инфекции.
- Простудные заболевания, пневмония, сухой лишай также могут повлиять на структуру ноготков у ребенка.
Ногтевая пластинка детей отличается от взрослой структурой. У ребенка она тонкая и легко повреждаемая. Многие дети обкусывают кожу, образуя заусеницы. Кутикула у ребенка сверхчувствительная, и часто при повреждении служит благоприятной средой для размножения дрожжевых паразитов. Взрослым необходимо дезинфицировать ноготок малыша противомикробным раствором, а после прогулки мыть руки антибактериальным мылом. Необходимо регулярно протирать руки дезинфицирующими препаратами.